记者直击ICU病房ECMO重启生命
原标题:记者直击ICU病房ECMO重启生命 19天,我们终于救活他了
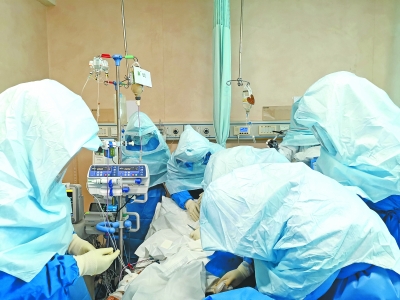
医生给患者做主动脉内球囊反搏植入 感谢华山医院血管外科医生朱磊供图
○长江日报记者进入ICU病房
○成功脱机后,医生兴奋地大喊三声:“你活过来了”
○撤机前患者想写几个字,但尝试了几次没成功
“我终于知道他想写什么字了,是‘多谢’”
2月28日上午11点30分,50岁的新冠肺炎危重症患者王强(化名)脱离ECMO(体外膜肺氧合)设备一天后,又顺利脱离有创呼吸机。一拔完管,极度虚弱的他就奋力吐出两个字:谢谢。
“19天,456个小时,我们终于救活他了。”同济医院护心小分队队员、心内科副主任医师周宁放下了一颗悬着的心。王强是同济光谷院区ICU病房里第一个植入VV ECMO的病人,各项指标一直稳定。可准备撤机前一晚,他出现凝血障碍。
周宁用“想死的心都有”形容当晚的心情。在和华山医疗队的李圣青教授一起细致分析后,他们调整了抗凝策略。随后,周宁整晚没睡踏实,竖着耳朵听手机动静。
随着“应收尽收”战略的推进,武汉新冠肺炎疫情的主战场已从发热门诊转移到ICU病房,居高不下的死亡率令人揪心。2月10日,同济医院光谷院区开放823张床位,接收来自各医院的重症和危重症患者;2月11日,该院组建同济“特战尖刀连”,包括护心队、保肾队、护肝队、护脑队、气管插管队和中药特殊治疗队,与来自上海、青岛、杭州等地的17支援鄂医疗队并肩作战,负责危重症患者的抢救任务。
截至长江日报记者发稿前,王强恢复不错,生命体征平稳。同济医院光谷院区院长刘继红短暂兴奋后,面对武汉目前还有1363例危重症患者的现状,他提出:“不可被眼前的胜利冲昏头脑,要继续探索多专科临床支持救治危重症患者模式,与死神抢时间。只有形成可复制的危重症救治经验,才能让更多的人活下来。”
关口前移尽早启动ECMO
驻扎同济光谷院区的17支援鄂医疗队负责16个病区及一个ICU。此前,严峻的形势让华山医疗队第四纵队领队李圣青教授几近崩溃。
“太惨烈了。”李圣青是华山医院呼吸科主任,带领团队负责ICU病房。经历过SARS的她直言,与新冠肺炎的惨烈程度相比,SARS算小巫见大巫。尤其是危重症患者,救治难度比SARS还大。“很多患者上午还好好的,下午病情就急转直下,接着心电图就成直线了。”
光谷院区ICU病房有30张床位,全部住满, 27个患者要气管插管。《柳叶刀呼吸医学》杂志24日刊登的一项涉及金银潭医院和武汉大学人民医院52名危重症患者的回顾性研究显示,病情进展到危重症后,死亡率高达61.5%,患者从入住ICU到死亡的平均时间为7天。
危重症患者死亡率成了同济“尖刀连”和援鄂医疗队医护们的心头刺。从2月11日开始,每天下午3点,光谷院区的报告厅都会召开疑难病例讨论会,17支队伍派出代表参加。
“人是一个整体,在对抗新冠病毒时,患者心脏和肺部是需要同时战斗,只有保护好心脏,患者才有可能全身心地去对抗肺部感染。我们在临床中发现,20%危重症患者存在心脏损伤。”在一次讨论会上,周宁提出,救治危重型患者,ECMO的重要性不言而喻。“ECMO不是用来续命的,而是用来救命的。在最优呼吸机参数通气情况下,如果患者还有难以纠正的严重低氧血症,应该尽早启动ECMO,而不是等到无计可施时用ECMO来延续生命,那时候其实已经失去了实际治疗意义。”
“治疗关口前移”。周宁提出来的“尽早启动ECMO”的理念和李圣青对有创呼吸机的使用时机不谋而合。“病情急转直下是新冠肺炎一个很重要的特点。”李圣青告诉长江日报记者,以指脉氧指征为例,从93%掉到85%,病人在无创呼吸机的情况下只要半个小时。如果不马上插管,病人很快就没了。
2月11日,王强入院6天后,病情持续加重,2月17日转入ICU病房。同济插管小分队给他实施了气管插管呼吸机通气。即便如此,他的氧饱和度仍达不到目标。2月18日的联合查房中,周宁提出给王强使用ECMO以缓解他的低氧血症。
2月19日,周宁和同为护心小分队队员的汪璐芸医生(同济医院心内科医生)给王强实施了ECMO手术。在上机后的第六天,周宁还开心地发了朋友圈:“今天是病人术后一周的日子,各项指标越来越好,手指氧饱和度一直都在100%,很大概率近期脱机。”
从不信任到完全信任
和护心小分队相比,护肾队与华山援鄂队的磨合则相对曲折。“前来支援的各支医疗队中,心内科、呼吸内科、重症医学科医生居多,肾内科医生则相对较少,很多医疗队不了解血液净化的效果,对此持保留态度。” 同济医院护肾队队员、肾内科副主任医师何凡说:“刚开始我们很着急。光谷院区住院患者中,肾脏损害发生率为15%左右,患者病情急,自己却无用武之地。”
于是,护肾小分队所有队员分工合作,利用了3天左右的时间,将全院的820多位患者病例参数全部仔细梳理、对比了一遍,发现新冠肺炎患者由于病毒感染导致机体释放大量的炎症因子,炎症因子除损伤心脏、肝脏、肺部以外,也会损伤肾脏,严重者可以引起急性多器官脏器衰竭甚至死亡。
何凡提出应尽早给危重症患者进行血液净化治疗建议,提前干预,利用血液净化技术清除炎症因子阻断炎性风暴,对患者的各器官提供支持治疗,避免重症转化为危重症,为患者的后续治疗赢得时间。
王强便是其中一位。6天前,王强停止血液净化治疗,炎症因子没有再增加,治疗效果不错。护肾小分队将这一成功病例在全院区疑难重症讨论会上汇报,接着再接再厉,又完成了第二例、第三例。
之前持保留态度的同行亲眼见证血液净化的效果后,主动要求同济护肾队出动,扫除患者体内的炎症因子。
7人4小时轮班守一个患者
但是,有“尖刀连”护航的王强,还是在撤机前一天晚上出现了意外。
从晚上8点开始,周宁的微信群“ECMO”护心小组的信息就没停过,状态一直稳定的王强出现了血小板进行性降低。周宁和李圣青教授判断王强很可能出现了肝素诱导性血小板减少症。
“尽快输血浆,暂停肝素泵。”
“今晚8床(王强的床号)的ACT如果降低到了180以下,皮下注射磺达肝葵钠2.5mg。”
“周老师,如果APPT(活化部分凝血活酶时间)还是很高,我这个抗凝还需要给吗?”
周宁的治疗建议一条接一条发到群里,一直到晚上11点30分,微信群才静下来。
这天晚上,和周宁同样无法安然入睡的还有“尖刀连”的其他医护们,身为主管教授的李圣青教授也是彻夜难眠,都在为王强揪着心。
“ECMO的管理是个精细活儿,稍有不慎就不是救命而是致命。”周宁说,ECMO在平日的医疗中并不是常规治疗手段,很多其他专科的医护人员在疫情发生之前可能都没有使用过。比如管道弯折或者渗漏,对新冠肺炎危重症患者来说可能都是致命一击。
同济心内科主任汪道文教授在救治暴发性心肌炎的经验中,就要求医生和护士都要学习使用ECMO,科内还会定期反复培训,护心小分队成员已经熟练掌握。但在救治王强的过程中,还是出现了平时没出现的情况。
汪道文说,机器使用不难,但是机器要接氧,以前是直接接中央供氧即可,现在全院都在用氧,氧压不稳定, ECMO就会不停报警。“只能使用移动的氧气瓶,手动调整到一个合适氧压使用值,保证患者供氧,机器才能够正常运转。”
“最难的不是技术层面,而是心理压力。”护肾小分队成员护士鄢建军告诉记者, ECMO一分钟两三千转速,一旦操作不严密,不仅连累其他设备的运转,还会毁掉整个系统,甚至让病人的血喷溅整个病房。
ECMO从置管到拔管9天时间,由同济医院的护心和护理团队7人专班守护,4小时轮班守一个ECMO病人,每小时测定凝血时间、机器流量和观察转数,还要看氧气瓶够不够,以及负责卧床病人下肢的康复锻炼。
“机器一报警,大家都会很紧张。”同济医院护心队主管护师管志敏说:“看到王强顺利恢复中,大家都很开心,因为过程实在是太艰难了!如果救不活,我们都会很受打击。”
撤机前病人想写下“多谢”
“尖刀连”医护人员的担心没有出现。2月27日早上,王强各项指标已经恢复正常。9点30分,同济医院、华山医院两个团队的医生开始为王强实施有创呼吸机试脱机,在气管插管内给氧5L/min的情况下,王强的各项生命体征十分平稳。11点30分,周宁和其他医生们将ECMO管道撤除出了王强的血管。成功脱机后,周宁兴奋地大喊三声:“你活过来了。”
昨天,王强拔掉了气管插管并转到了普通病房。
“不能掉以轻心。”周宁说,成功脱离ECMO和气管插管只是第一步。接下来,王强还有好几道关卡要闯:根除肺部感染和渗出、实现完全自主呼吸、凝血功能完全纠正。
27日撤机前,长江日报记者在ICU看到,意识清醒的王强一度想写几个字,但是尝试了几次都没有成功。
“我终于知道他想写什么字了。” 周宁告诉记者,“是‘多谢’。”(长江日报记者王恺凝 通讯员童萱)


 京公网安备 11040102700187号
京公网安备 11040102700187号